Гемолитическая болезнь новорождённых (далее по тексту — «Г. б. н.») — эритробластоз плода (эритробласты — молодые формы эритроцитов Эритроциты (от греческого erythros — красный и kytos — вместилище, здесь — клетка) — красные кровяные клетки, содержащие гемоглобин. Переносят кислород от легких к тканям и углекислый газ от тканей к органам дыхания. Образуются в красном костном мозге. В 1 мм крови здорового человека содержится 4,5-5,0 млн. эритроцитов.) — это заболевание, проявляющееся с момента рождения или с первых часов жизни ребёнка, чаще всего при несовместимости крови Кровь — жидкая ткань, циркулирующая в кровеносной системе. Состоит из плазмы и форменных элементов (эритроциты, лейкоциты, тромбоциты). Красный цвет крови придает гемоглобин, содержащийся в эритроцитах. матери и плода по резус-фактору. Г. б. н. проявляется в отёчной форме (наиболее тяжёлая), в желтушной форме и в форме врожденной анемии. Наиболее часто встречается желтушная форма. Желтуха, заканчивающаяся нередко смертельным исходом, известна давно, однако причина Г. б. н. была установлена только в 1931-1940 годах, когда австрийский врач Карл Ландштейнер и американский врач А. Винер обнаружили у 85% людей в эритроцитах особое вещество, имеющееся также у всех обезьян породы резус и названное поэтому резус-фактором.
Если у женщины, в крови которой не содержится резус-фактора (резус-отрицательной), наступает беременность от резус-положительного супруга и плод унаследует резус-положительную кровь отца, то в крови матери постепенно нарастает содержание резус-антител. Проникая через плаценту Плацента (детское место) — орган, осуществляющий связь и обмен веществ между организмом матери и зародышем в период внутриутробного развития. Выполняет также гормональную и защитную функцию. После рождения плода плацента вместе с оболочками и пуповиной выделяются из матки. в кровь плода, эти антитела Антитело — иммуноглобулины плазмы крови, синтезируемые клетками лимфоидной ткани под воздействием различных антигенов. Взаимодействуя с микроорганизмами, препятствуют их размножению или нейтрализуют выделяемые ими токсические вещества. разрушают эритроциты плода, а затем и эритроциты новорождённого. Гемолитическая болезнь новорождённых может развиться и при групповой несовместимости крови супругов (см. Группы крови), когда ребёнок наследует группу крови отца; обычно в этих случаях у матери группа I (0), а у ребёнка II (A) или III (B). При несовместимости крови матери и ребёнка по резус-фактору Г. б. н. обычно наблюдается у детей, родившихся от 2-3-й и последующих беременностей, т.к. содержание резус-антител в организме Организм (от средне-векового латинского organizo — устраиваю, сообщаю стройный вид) — живое существо, обладающее совокупностью свойств, отличающих его от неживой материи. Большинство организмов имеет клеточное строение. матери нарастает медленно. Однако заболевание может развиться и у ребёнка, родившегося от первой беременности, если матери во время беременности переливали кровь или вводили кровь внутримышечно без учёта резус-фактора.
Гемолитическая болезнь новорождённых развивается в среднем у 2-5 новорождённых из 1000. Появлению тяжёлой формы Г. б. н. способствуют и предшествующие аборты. Аборт, произведённый при первой беременности, уже ведёт к образованию антител и увеличивает возможность заболевания Г. б. н. Желтушная форма Г. б. н. характеризуется ранним появлением желтухи (в первые часы или первые сутки после рождения) с интенсивным нарастанием окрашивания в последующие дни (так называемая физиологическая желтуха новорождённых, наблюдаемая у здоровых детей, появляется обычно на 3-4-й день после рождения). Желтуха обусловлена выходом в плазму Плазма — жидкая часть крови, в которой находятся форменные элементы (эритроциты, лейкоциты, тромбоциты). По изменениям в составе плазмы крови диагностируются различные заболевания (ревматизм, сахарный диабет и тд.). крови билирубина Билирубин — оранжево-коричневый пигмент крови, продукт распада гемоглобина. Образуется главным образом в печени, откуда поступает с желчью в кишечник, незначительная часть — в кровь. При некоторых болезнях печени определение содержания билирубина в крови и моче имеет диагностическое значение., образующегося при разрушении эритроцитов ребёнка. В последующие дни состояние ребёнка обычно ухудшается, нарастает анемия, ребёнок становится вялым, плохо сосет, нередко могут появляться судороги в связи с поражением нервной системы.
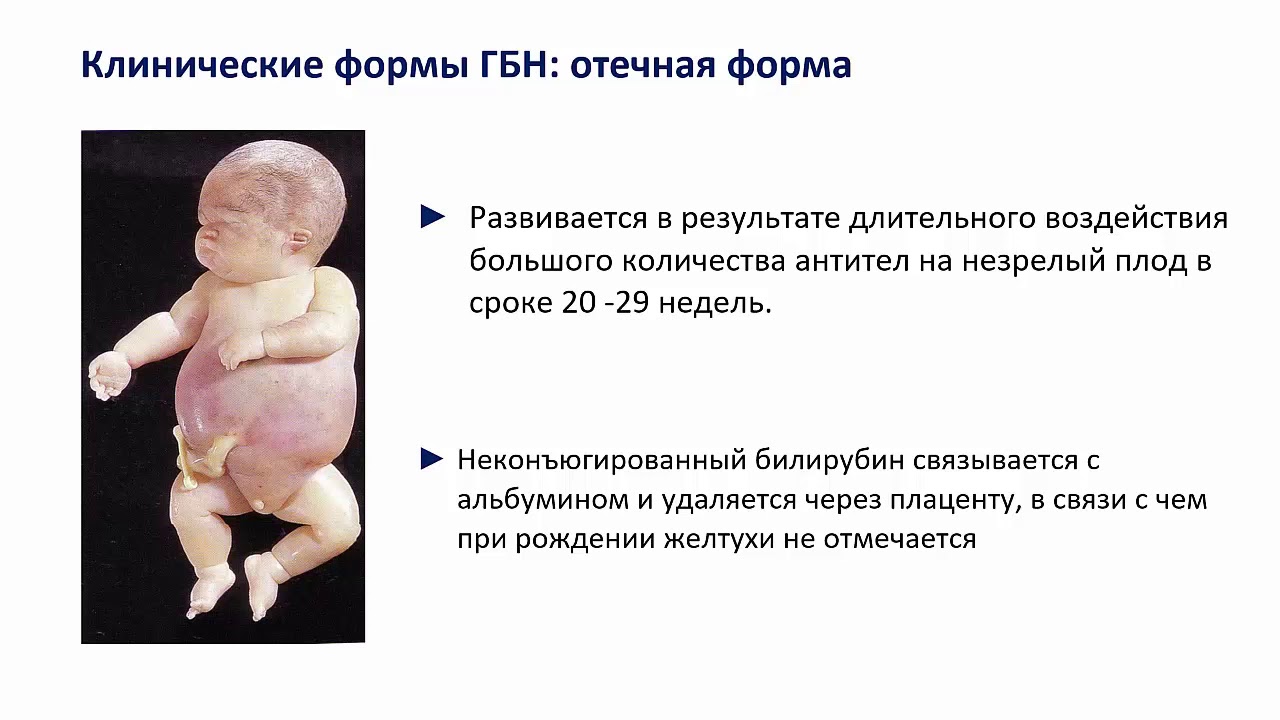
Дети, перенёсшие Г. б. н. в форме тяжёлой желтухи, при недостаточном лечении иногда отстают в развитии. При отёчной форме (общий врождённый отёк плода) плод чаще родится преждевременно, мёртвым или же погибает в первые часы жизни. Заболевание проявляется отёком кожи Кожа — наружный покров тела животных и человека. Защищает организм от внешних воздействий, участвует в осязании, обмене веществ, выделении, терморегуляции., подкожной клетчатки, накоплением жидкости в грудной и брюшной полостях, увеличением печени Печень — самая крупная железа. Участвует в процессах пищеварения, обмена веществ, кровообращения, обеспечивает постоянство внутренней среды организма. Клетки печени синтезируют желчь. В печени происходит синтез и расщепление белков, жиров, углеводов (регулирует уровень сахара в крови), витаминов (образуется и накапливается витамин А) и др. веществ. и селезёнки, выраженным малокровием. Наиболее лёгкая форма Г. б. н. — врождённая анемия новорождённых проявляется бледностью кожных покровов в сочетании с низким количеством гемоглобина и эритроцитов, обычно протекает благоприятно и при своевременном лечении кончается выздоровлением.
Лечение гемолитической болезни новорождённых
Для быстрейшего удаления из организма новорождённого токсических продуктов, образовавшихся при разрушении эритроцитов, а вместе с тем и резус-антител применяют в первые сутки после рождения обменное переливание крови (замена 70 — 80% крови ребёнка кровью резус-отрицательного донора), которое иногда повторяют. Назначают препараты, улучшающие функцию печени. Обычно в течение первых 2 недель детей с Г. б. н. кормят сцеженным молоком другой женщины, т.к. именно в это время молоко матери содержит вредные для ребёнка резус-антитела. По исчезновении антител переходят на кормление ребёнка молоком матери. Дети, страдающие Г. б. н., нуждаются во внимательном уходе, правильном вскармливании.
Врачи отмечают, что гемолитическая болезнь новорождённых является серьёзным состоянием, требующим внимательного подхода. Это заболевание возникает, когда кровь матери и ребёнка несовместима, что приводит к разрушению эритроцитов новорождённого. Специалисты подчеркивают важность ранней диагностики, так как своевременное вмешательство может предотвратить развитие тяжёлых осложнений. Врачи рекомендуют проводить профилактические меры, такие как иммунизация женщин с Rh-отрицательным фактором крови, чтобы снизить риск возникновения болезни. Кроме того, наблюдение за состоянием новорождённых в первые дни жизни имеет решающее значение для выявления и лечения возможных проявлений заболевания. В целом, комплексный подход к лечению и профилактике гемолитической болезни новорождённых позволяет значительно улучшить прогноз для детей.
Гемолитическая болезнь новорождённых (ГБН) вызывает множество обсуждений среди родителей и медицинских специалистов. Многие родители, столкнувшиеся с этой проблемой, делятся своими переживаниями и страхами. Они отмечают, что недостаток информации о заболевании порой приводит к панике. Врачебные рекомендации и поддержка становятся ключевыми факторами в преодолении стресса.
Некоторые родители рассказывают о том, как важно заранее проходить обследования во время беременности, чтобы выявить возможные риски. Обсуждения на форумах показывают, что многие ищут советы по лечению и реабилитации детей, страдающих от ГБН. Опыт других родителей, которые прошли через это, помогает находить надежду и уверенность. Важно, чтобы общество осознавало серьезность проблемы и поддерживало семьи, оказавшиеся в такой ситуации.
Профилактика гемолитической болезни новорождённых
Всем беременным женщинам делают исследование крови для выявления резус-отрицательных женщин, которые должны быть на учёте в женской консультации. Резус-отрицательным беременным один раз в месяц, а при необходимости и чаще, проводят определение в крови резус-антител. Важно сохранить беременность. При наличии антител в крови женщинам рекомендуют более длительные перерывы между беременностями, т.к. с каждой последующей беременностью в крови нарастает титр антител. Каждый ребёнок, родившийся от матери с резус-отрицательной кровью, подлежит тщательному наблюдению и обязательному обследованию в первые часы жизни на содержание в крови билирубина, резус-фактора, групповую принадлежность крови.
Более подробно о болезни читайте в литературе: Полякова Г. П., Гемолитическая болезнь новорожденного, в кн.: Многотомное руководство по акушерству и гинекологии, М., 1964, т. 3, кн. 2, с. 809 — 27; Гемолитическая болезнь новорожденного. (Сборник статей), Л., 1958. (И. А. Штерн)
Вопрос-ответ

Чем опасна гемолитическая болезнь новорожденного?
Такое разрушение называется гемолитической болезнью плода (эритробластоз плода) или новорожденного (эритробластоз новорожденного). Если эритроциты у плода разрушаются быстрее, чем вырабатываются, то у него может развиться анемия (слишком низкое количество эритроцитов). Тяжелая анемия может привести к гибели плода.
Как проявляется гемолитическая болезнь?
Гемолитической анемией называют заболевание, отличительным признаком которого является быстрое разрушение эритроцитов с высвобождением повышенного количества непрямого билирубина. Клинически данная группа заболеваний проявляется сочетанием симптомов анемии, желтухи, а также спленомегалией. Гемолитические анемии.

Как лечится гемолитическая болезнь?
Для лечения легкой формы чаще всего достаточно проведения фототерапии. Гемолитическая болезнь средней тяжести требует интенсивной фототерапии и переливания крови. При тяжелых формах проводят внутриутробные внутрисосудистые переливания плоду эритроцитной массы, отмытой от лейкоцитов и тромбоцитов (ЭМОЛТ).
Советы
СОВЕТ №1
Обратите внимание на группу крови и резус-фактор родителей. Знание этих данных поможет врачу оценить риск развития гемолитической болезни у новорождённого и предпринять необходимые меры заранее.
СОВЕТ №2
Регулярно проходите медицинские обследования во время беременности. Это поможет выявить возможные проблемы на ранних стадиях и позволит врачам подготовиться к родам, если есть риск гемолитической болезни.
СОВЕТ №3
После рождения малыша обязательно следите за его состоянием. Если у новорождённого наблюдаются желтуха, слабость или другие необычные симптомы, немедленно обратитесь к врачу для диагностики и лечения.
СОВЕТ №4
Обсудите с педиатром возможные методы профилактики и лечения гемолитической болезни, такие как фототерапия или обменное переливание крови, если это необходимо. Знание доступных вариантов поможет вам лучше подготовиться к уходу за ребёнком.






